L’ECG fait partie du bilan lésionnel. Il prend donc place après la réalisation du bilan vital et de la mise en condition de survie.
Quand réaliser un ECG en urgence ?
· Malaise
· Douleur thoracique
· Intoxication
Mise en oeuvre de l’ECG
Les électrodes frontales : Rouge, Noir, Vert, Jaune, permettent de construire les dérivations DI , DII , DIII , aVL, aVF, aVR.

En débutant au bras droit puis jambe droite puis jambe gauche puis bras gauche.
Rien ( Rouge ) Ne ( Noir ) Va ( Vert ) Jamais ( Jaune )

Vérification des réglages de l’électrocardiographe:
Il doit toujours être réglé de manière identique pour permettre la mise en oeuvre de plusieurs moyens d’analyse rapide.
· Vitesse de défilement à 25 mm/sec : 1 petit carreau = 0,04 secondes
· Sensibilité « 1 » : 1 mvolt = 10 mm
Analyse de l’ECG
Toujours vérifier la bonne position des électrodes : Si les ondes P et les QRS sont globalement négatives en D1 et D2, c’est probablement une inversion des électrodes frontales.
Le schéma d’analyse de l’ECG est toujours identique :
1— La fréquence.
2— Le rythme.
3— Largeur des QRS.
4— Recherche troubles de repolarisation.
5— Conduite à tenir.
1° La Fréquence :
Au premier regard, le rythme est plutôt rapide : Tachycardie ( >100 bpm)
Au premier regard, le rythme est plutôt lent : Bradycardie ( < 50 bpm)
Il existe une astuce pour déterminer la fréquence des QRS:
Repérer un QRS qui tombe sur un gros interligne. Si le QRS suivant tombait sur le gros interligne suivant, la fréquence serait à 300, sur le suivant 150, sur le suivant 100, etc.

2° Le rythme :
Tout trouble du rythme ne s’analyse qu’en fonction de la clinique.
La question à poser est : Est ce bien toléré sur le plan hémodynamique ?
L’analyse du rythme repose sur trois questions. Elles doivent être posées dans l’ordre et leurs réponses permettent d’obtenir une conduite à tenir face à un trouble du rythme.
1° Question : Existe-t-il des ondes ?
« Il existe des ondes P » signifie que toutes les ondes P sont de morphologie identique sur une même dérivation. Si des ondes P sont repérées mais que leurs formes sont différentes les unes
des autres, on considère que la réponse est non.
L’analyse des ondes P doit se faire sur la dérivation ou les ondes P sont les plus claires. Si la réponse est claire sur une dérivation, la réponse est obtenue.
Si la réponse est OUI, passer à la question suivante, sinon :
Ce sont le plus souvent des rythmes rapides (tachycardie).

Toute tachycardie mal tolérée doit être ralentie !
2° Question : Toutes les ondes P sont-elles suivies d’un QRS ?
Si la réponse est OUI, passer à la question suivante, sinon :
S’il existe des ondes P, mais que certaines ondes P ne sont pas suivies d’un complexe QRS :
C’est un BAV de haut degré !
Toute bradycardie mal tolérée doit être accélérée : Les blocs auriculo-ventriculaires sont
des rythmes lents (bradycardies). C’est la tolérance hémodynamique qui est à prendre en compte.
BAV II Mobitz I
Dans ce cas, l’espace PR augmente progressivement sur 2 à 3 cycles. Puis, il existe une onde P bloquée. Une onde P bloquée est une onde P qui n’est pas suivie d’un complexe QRS.
Dans ce cas, des ondes P sont bloqués de manière rythmique.
Le rythme peut être de 1/2 ; 1/3… Dans le cas 1/2, une onde P est suivie d’un complexe QRS, l’onde P suivante est bloquée, etc .
BAV III

Dans ce cas, la porte entre oreillette et ventricule est complètement close. Les oreillettes possèdent leur rythme propre. Aucune onde P n’est suivie de QRS. Les ventricules non stimulés, s’échappent grâce à un pace-maker naturel ventriculaire. Ce pace-maker est plus lent que le noeud sinusal ( < 30 / min ). Les QRS sont larges car ils ne passent pas par les voies de conductions habituelles. Le tracé est en fait la superposition de 2 ECG, le premier auriculaire avec son rythme propre, le deuxième ventriculaire avec son rythme propre.
3° Question : L’espace PR est-il normal ?
Définition de l’espace PR : Se mesure du début de
l’onde P à la première déflexion du complexe QRS que se
soit une onde Q ou une onde R.
L’espace PR normal est compris entre 0,12 et 0,20 secondes
Soit 2 à 5 petits carreaux.
3 à 5 petits carreaux ( 0,04 x 3 = 0,12 ) ( 0,04 x 5 =
0,20 )

PR < 0, 12 secondes : Wolf Parkinson White
PR entre 0,12 et 0,20 secondes : Normal
PR > 0,20 secondes : BAV I
Mesurée du début du complexe QRS ( A ) correspondant à la première déflexion positive ou négative
du complexe. A la fin du complexe ( B ) correspondant au retour à la ligne iso-électrique.
La largeur normale d’un complexe QRS est inférieure à 0,12 secondes soit 3 petits carreaux.
Si le complexe QRS est supérieur à 0,12 secondes, c’est un bloc de branche.

L’existence des troubles de repolarisation rend impossible l’analyse de signes ischémiques.
Caractéristiques des blocs de branches :
· QRS > 0,12 secondes.
· Présence de troubles de repolarisation
BBD : Aspect onde « M » en V1,V2.
BBG: Aspect onde « M » en V5,V6.
4° Troubles de repolarisation :
Les signes ECG doivent toujours êtres confrontés à la clinique.
Ces signes ECG traduisent une ischémie myocardique.
La nouvelle classification des syndromes coronariens aigus détermine 3 classes :
_ Angor stable
_ SCA non ST+
_ SCA ST+
Il existe un continuum jusqu’à la lésion transmurale.
1° Modification de l’onde T
Les ondes T négatives en DIII, AVL, V1 sont physiologiques.
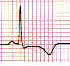
Traduit une ischémie et perturbe la repolarisation. Plusieurs degrés d’ischémie existent :
· Onde T positive mais symétrique.
· Modification de l’amplitude de l’onde T
· Négativation de l’onde T
2° Modification du ST :
Traduit une lésion (plus sévère que l’ischémie) encore réversible.
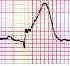
· Sous décalage du segment ST.
· Sous décalage du segment ST.
> 0.2 mV dans les dérivations précordiales.
> 0.1 mV dans les dérivations périphériques.
Dans 2 dérivations contiguës.

La mesure du décalage du segment ST se fait à partir du point « J ». Il est situé comme sur la figure cicontre À 1 mm après la fin de l’onde S.
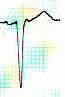
3° Onde Q :
C’est le stade le plus grave de l’ischémie car il y a mort cellulaire. Il n’y a plus d’activité électrique dans la zone infarcie. Un trou électrique est observé à ce niveau.
Au maximum, l’aspect prend celui d’un « QS » comme ci-contre.
Pour être significative sa largeur doit excéder 0.04 s soit un petit carreau et sa profondeur doit être supérieure au 1/3 de l’onde R.
SCA avec sus décalage persistant de ST (SCA ST+)
Sus décalage dans au moins 2 dérivations.
SCA sans sus décalage persistant de ST (SCA non S+)
Sus décalage transitoire de ST
Sous décalage du segment ST
Anomalie isolée de l’onde T
ECG Normal
En l’absence de BBG
Sur ECG complet 18 Dérivations.
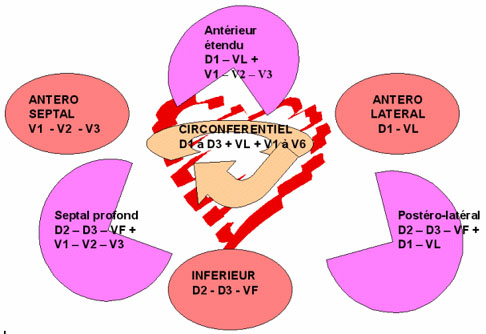
4°Territoires










merci bcp jazakom allaho khayran